Αιμοκάθαρση και φώσφορος (δίαιτα, δεσμευτικά, κάθαρση)
Ιωάννης Γ. Γριβέας
Νεφρολόγος, Διευθυντής Νεφρολογικού Τμήματος 401 ΓΣΝΑ
Κύρια σημεία
- Ο φώσφορος είναι μία από τις πιο γνωστές τοξίνες, ενώ η υπερφωσφαταιμία συναντάται σε πάνω από το 50% παγκοσμίως στον αιμοκαθαιρόμενο πληθυσμό
- Η απομάκρυνση φωσφόρου διαμέσου μίας συνεδρίας αιμοκάθαρσης σε ασθενή χωρίς υπολειπόμενη νεφρική λειτουργία είναι 20-40 mmol (κατά μέσο όρο 800 mg), που ισοδυναμεί εβδομαδιαίως με 60-120 mmol
- O διαιτητικός περιορισμός του φωσφόρου αποτελεί ακρογωνιαίο λίθο στην θεραπευτική στρατηγική
- Υπολογίζεται ότι περίπου 1000 mg φωσφόρου την ημέρα προσλαμβάνονται διαμέσου των συντηρητικών και το 100% απορροφάται στην συστηματική κυκλοφορία, ποσοστό μεγαλύτερο από την απορρόφηση του φωσφόρου σε μη επεξεργασμένες τροφές
- Yπολογίζεται ότι περίπου 95% των ασθενών με ΧΝΑ-ΤΣ θα χρησιμοποιήσουν κάποια στιγμή δεσμευτικά του φωσφόρου
- Έχει αποδειχτεί ότι το οξικό ασβέστιο έχει καλύτερη ικανότητα δέσμευσης από το ανθρακικό ασβέστιο (δεσμεύει την 2πλάσια ποσότητα φωσφόρου ανά μονάδα ασβεστίου). Αυτό αποδίδεται στην καλύτερη διαλυτότητα του στο νερό (10000 φορές περισσότερο από το ανθρακικό ασβέστιο) και στην επαρκή διαλυτότητα του τόσο σε όξινα όσο και στα αλκαλικά διαλύματα
- Η σεβελαμέρη αντιπροσωπεύει ένα σημαντικότατο βήμα προόδου στη διαχείριση και αντιμετώπιση της υπερφωσφαταιμίας
- Η χρήση των δεσμευτικών του φωσφόρου που περιέχουν ασβέστιο έχει μάλλον δυσμενή επίδραση στις αγγειακές επασβεστώσεις σε σύγκριση με την υδροχλωρική σεβελαμέρη
- Το λανθάνιο είναι μία ένωση ελεύθερη ασβεστίου και αλουμινίου, που έχει αποδειχτεί ότι διαθέτει φωσφοδεσμευτική δραστηριότητα παρόμοια με του αλουμινίου, με το πλεονέκτημα της ελάχιστης απορρόφησης
- Ο σταθεροποιημένος πολυπυρηνικός τρισθενής σίδηρος (Ηydroxide) είναι μία νέα ένωση, η οποία έχει δείξει in vitro αξιοσημείωτη φωσφοροδεσμευτική ικανότητα
- Η συγκέντρωση του φωσφόρου στον ενδοκυττάριο χώρο είναι 50 φορές μεγαλύτερη από τον εξωκυττάριο
- Η αύξηση της ροής αίματος κατά την συνεδρία (>300 ml/min) έχει περιορισμένες ευεργετικές ικανότητες στην κάθαρση του φωσφόρου, σε αντίθεση με την αύξηση της ροής του διαλύματος που προσφέρει μικρή αλλά σημαντική (10%) αύξηση της κάθαρσης
- Η αργή διόρθωση της μεταβολικής οξέωσης κατά τη διάρκεια της συνεδρίας αιμοκάθαρσης μπορεί να οδηγήσει σε αυξημένη απομάκρυνση φωσφόρου. Το φαινόμενο έχει αποδοθεί στην αυξημένη μεταφορά φωσφόρου από τον ενδοκυττάριο στον εξωκυττάριο χώρο
- Μία παράταση του χρόνου αιμοκάθαρσης δεν συμβάλλει στην περαιτέρω απομάκρυνσή του
- Τα δεσμευτικά που περιέχουν ασβέστιο αποφεύγονται ή περιορίζονται σε καταστάσεις επίμονης υπερασβεστιαιμίας, αγγειακών επασβεστώσεων και αδυναμικής νόσου
1. Εισαγωγή
Για τους ασθενείς με χρόνια νεφρική ανεπάρκεια τελικού σταδίου (ΧΝΑ-ΤΣ) η αιμοκάθαρση είναι η πιο ευρέως διαδεδομένη θεραπεία υποκατάστασης. Είναι γνωστό ότι οι ασθενείς αυτοί έχουν απολέσει μεγάλο μέρος των λειτουργιών των ιθαγενών τους νεφρών, όπως η απομάκρυνση ουραιμικών τοξινών. Η διαδικασία της απομάκρυνσης, σ’ αυτή την κατηγορία των ασθενών, εξαρτάται, είτε από τις συνθήκες της κάθαρσης (τύπος μεβράνης, χρόνος και συχνότητα θεραπείας), είτε από τα χαρακτηριστικά των ασθενών (ηλικία, δίαιτα, όγκος κατανομής, συνυπάρχουσα νοσηρότητα). Για παράδειγμα εάν μία τοξίνη είναι άνισα κατανεμημένη στο αίμα, στο έντερο και στον ενδοκυττάριο χώρο η κινητική μεταφοράς μεταξύ αυτών των διαμερισμάτων μαζί με την κινητική της μεταφοράς εκατέρωθεν της μεμβράνης αιμοκάθαρσης καθορίζει την τελική δυναμική της μεταφοράς της συγκεκριμένης τοξίνης κατά τη διάρκεια της συνεδρίας.
Ο φώσφορος είναι μία από τις πιο γνωστές τοξίνες, η υπερφωσφαταιμία συναντάται σε πάνω από το 50% παγκοσμίως στον αιμοκαθαιρόμενο πληθυσμό, συνδέεται με αυξημένη πιθανότητα εμφάνισης επασβεστώσεων (αγγειακών και μαλακών μορίων) και θεωρείται μία από τις συνιστώσες υπεύθυνες για τη αυξημένη θνησιμότητα και θνητότητα των ασθενών αυτών. Το παραπάνω φαινόμενο έχει καταγραφεί σε μία σειρά από μελέτες από διαφορετικά μέρη του κόσμου. Στις περισσότερες απ’ αυτές οι παρατηρούμενοι παράγοντες κινδύνου είναι «δοσοεξαρτώμενοι», ο κίνδυνος δηλαδή μεγαλώνει όσο τα επίπεδα του φωσφόρου στο αίμα αυξάνονται.
Οι συγκεντρώσεις στο πλάσμα ασβεστίου, φωσφόρου και παραθορμόνης (PTH) συνδέονται μέσα από σειρά παθοφυσιολογικών μηχανισμών, όπου οι νεφροί έχουν σημαίνοντα ρόλο(1). Με την προοδευτική απώλεια νεφρικής λειτουργίας οι ισορροπίες των παραπάνω μηχανισμών διαταράσσονται, με αποτέλεσμα την εμφάνιση δευτεροπαθούς υπεραπαραθυρεοειδισμού(2). Η υπερφωσφαταιμία ενοχοποιείται για μία σειρά από διαταραχές, όπως τη δημιουργία επασβεστώσεων (αγγειακών και μαλακών μορίων), την υπερτροφία της αριστεράς κοιλίας, που με τη σειρά τους οδηγούν στην αυξημένη καρδιαγγειακή θνησιμότητα των ασθενών αυτών(3). Γίνεται επομένως αντιληπτό ότι διατήρηση των επιπέδων φωσφόρου σε φυσιολογικά επίπεδα, με διάφορους τρόπους και στρατηγικές, αποτελεί βασικό στόχο της θεραπευτικής προσέγγισης των αιμοκαθαιρόμενων ασθενών.
2. Ισοζύγιο φωσφόρου σε αιμοκαθαιρόμενους ασθενείς
Το ισοζύγιο του φωσφόρου είναι διαταραγμένο στη μεγάλη πλειοψηφία των ασθενών με ΧΝΑ-ΤΣ, αφού η απορρόφησή του διαμέσου της δίαιτας υπερβαίνει τη δυνατότητα απομάκρυνσης του δια της καθάρσεως. Η συγκέντρωση του φωσφόρου σ’ έναν τυπικό ασθενή μπορεί να υπολογιστεί ως εξής(4):
H καθημερινή πρόσληψη φωσφόρου διαμέσου της δίαιτας είναι μεταξύ 18 και 36 mmol (800-1200 mg). Mε δεδομένο ότι η εντερική απορρόφηση είναι 40-80%, η τελική καθημερινή πρόσληψη ποικίλλει μεταξύ 10 και 30 mmol, που ισοδυναμεί με 100-210 mmol εβδομαδιαίως (5000 mg). Η απομάκρυνση φωσφόρου διαμέσου μίας συνεδρίας αιμοκάθαρσης σε ασθενή χωρίς υπολειπόμενη νεφρική λειτουργία (χωρίς δηλαδή την δυνατότητα απομάκρυνσης 900 mg με τη διούρηση) είναι 20-40 mmol (κατά μέσο όρο 800 mg), που ισοδυναμεί εβδομαδιαίως με 60-120 mmol. Γίνεται επομένως φανερό ότι οι αιμοκαθαιρόμενοι ασθενείς έχουν θετικό ισοζύγιο φωσφόρου. Το γεγονός αυτό έχει ήδη επιβεβαιωθεί από ειδικές μελέτες που δημοσιεύτηκαν από το United Stated Renal Data System (USRDS): την Case Mix Adequacy Study το 1990 (CMAS, N=3738) και την Dialysis Morbitity and Mortality Study το 1993 (DMMS, N=2669). Τα μέσα επίπεδα φωσφόρου και στις δύο μελέτες ήταν πρακτικά τα ίδια, CMAS 6,2 mg/dl και DMMS 6,3 mg/dl και βέβαια σαφώς υψηλότερα από τα φυσιολογικά (2,6-4,5 mg/dl). Παράλληλα το USRDS, μετά μελέτη 2 ετών, έδειξε ότι τα αυξημένα επίπεδα φωσφόρου συνδέονται με αυξημένη θνητότητα(1).
3. Θεραπευτική προσέγγιση
Οι δυνατότητες που υπάρχουν για ελάττωση του φωσφόρου αναφέρονται περιληπτικά στον Πίνακα 1 μαζί με τους αντίστοιχους περιορισμούς. Μπορούν να χωριστούν σε δύο ομάδες ανάλογα με το στόχο τους: α) ελάττωση και β) αύξηση της απομάκρυνσης του φωσφόρου.
Δυνατότητες Περιορισμοί
Δίαιτα Πολλές τροφές περιέχουν φώσφορο
Δεσμευτικά του φωσφόρου Παρενέργειες
Τοξικότητα από αλουμίνιο Υπερασβεστιαιμία Συμπτώματα από το ΓΕΣ
Αποτελεσματικότερη κάθαρση Περιορισμένη
Παρατεταμένη αιμοκάθαρση Οργανωτικά προβλήματα/συμμόρφωση Αυξημένη συχνότητα συνεδριών
Πίνακας 1: Περιορισμός των επιπέδων φωσφόρου σε ασθενείς με ΧΝΝ-ΤΣ: Δυνατότητες και περιορισμοί
3.1. Δίαιτα
O διαιτητικός περιορισμός του φωσφόρου αποτελεί ακρογωνιαίο λίθο στην θεραπευτική στρατηγική. Η εφαρμογή του στην κλινική πράξη έχει αποδειχτεί πρόκληση για πολλούς λόγους.
Οι ασθενείς χρειάζονται ιδιαίτερες διαιτητικές συμβουλές στην προσπάθεια να ελαττώσουν την πρόσληψη φωσφόρου χωρίς να επηρεαστεί σημαντικά η θρέψη τους. Για τους ασθενείς υπό αιμοκάθαρση έχει προταθεί διαιτητική πρόσληψη λευκώματος (κατά NKF–K/DOQI) 1-1,2 gr/kgΣΒ την ημέρα με μέγιστη αποδεκτή πρόσληψη φωσφόρου 1000 mg. Για να υπάρξουν ευεργερτικά αποτελέσματα η διαιτητική πρόσληψη φωσφόρου στην πράξη πρέπει να είναι λιγότερη από 700 mg, γεγονός που είναι πρακτικά πολύ δύσκολο χωρίς τον σοβαρό επηρεασμό της θρέψης(5).
Είναι γνωστές σ’ όλους μας οι λίστες με τις τροφές με υψηλή συγκέντρωση σε φωσφόρο. Στην πραγματικότητα, ο μεγαλύτερος κίνδυνος προκύπτει από τα συντηρητικά των τροφών. Υπολογίζεται ότι περίπου 1000 mg φωσφόρου την ημέρα προσλαμβάνονται διαμέσου των συντηρητικών και το 100% απορροφάται στην συστηματική κυκλοφορία, ποσοστό μεγαλύτερο από την απορρόφηση του φωσφόρου σε μη επεξεργασμένες τροφές(5). Μία ιδιαίτερη πηγή φωσφόρου που αναγνωρίζεται είναι αυτή που προκύπτει από το λεγόμενη
«βελτίωση» των νωπών κρεάτων και προϊόντων πουλερικών. Αυτή η βελτίωση συνίσταται στην έγχυση ενός διαλύματος νερού με άλατα νατρίου, καλίου και φωσφορικά, καθώς και τα αντιοξειδωτικά και αρωματικές ουσίες στο κρέας από μηχάνημα κατά τη διάρκεια της επεξεργασίας, διεργασίες που αυξάνουν την περιεκτικότητα των τροφών σε φώσφορο(6) (Πίνακας 2).
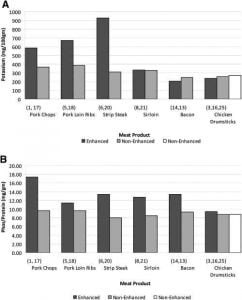
Πίνακας 2: Συγκέντρωση σε φώσφορο και κάλιο παραγόντων κρέατος (*δεδομένα είναι από το άρθρο: Richard A. Sherman and Ojas Mehta Phosphorus and Potassium Content of Enhanced Meat and Poultry Products: Implications for Patients Who Receive Dialysis, Clin J Am Soc Nephrol 2009; 4(8): 1370-1373)
Η παραπάνω ποσότητα φωσφόρου στη δίαιτα επηρεάζει δυσμενώς και την αποτελεσματικότητα των δεσμευτικών των φωσφόρου (για τα οποία θα γίνει αναφορά αναλυτικότερα στη συνέχεια). Για παράδειγμα, με διαιτητική πρόσληψη φωσφόρου 8400 mg/εβδομάδα (1200 mg/24ωρο), τα δεσμευτικά και η αιμοκάθαρση πρέπει να «απομακρύνουν» 5040 mg/εβδομάδα (με την παραδοχή ότι το 60% του φωσφόρου απορροφάται). Αν η αιμοκάθαρση απομακρύνει περίπου 3000 mg, τότε τα δεσμευτικά πρέπει απομακρύνουν τα υπόλοιπα 2040 mg. Με τη χρήση των συντηρητικών-προσθετικών των τροφών η πρόσληψη φωσφόρου αυξάνει από τα 1200 στα 1500 mg την ημέρα (με πολύ συντηρητικούς υπολογισμούς), μία αύξηση 25% που αυξάνει τις απαιτήσεις σε δεσμευτικά κατά 62%(7,8).
3.2. Δεσμευτικά
Η ουσιαστική έλλειψη αποτελεσματικότητας στη θεραπεία της υπερφωσφαταιμίας μόνο με δίαιτα καθιστά αναγκαίο να εστιάσουμε την προσοχή στις φαρμακευτικές ουσίες οι οποίες είναι ικανές να εξαλείψουν το πλεόνασμα του φωσφόρου. Υπολογίζεται ότι περίπου 95% των ασθενών με ΧΝΑ-ΤΣ θα χρησιμοποιήσουν κάποια στιγμή δεσμευτικά του φωσφόρου.
Στη 10ετία του ΄70 οι ενώσεις που περιέχουν αργίλιο, με τη μορφή υδροξειδίου του αργιλίου και το ζελέ του ανθρακικού αλουμίνιο ήταν το πρότυπο θεραπείας για τον έλεγχο της υπερφωσφαταιμίας σε ασθενείς με XNA-TΣ, εξαιτίας της άκρως αποτελεσματικής φωσφοροδεσμευτικής τους δράσης. Εντούτοις, η απορρόφηση των μικρών ποσοτήτων αλουμινίου απ’ αυτές τις ενώσεις και κυρίως το αλουμίνιο που απορροφάται από το υγρό της αιμοκάθαρσης οδηγούσαν στη συσσώρευση αλουμινίου στο πλάσμα και στους ιστούς των ασθενών αυτών, προκαλώντας το σύνδρομο γνωστό ως εγκεφαλοπάθεια από αλουμίνιο(9). Σύνδρομο το οποίο θεωρήθηκε σε μεγάλο βαθμό υπεύθυνο για την παθογένεια της αναιμίας(10) και την εμφάνιση οστεομαλακίας(11). Ως εκ τούτου, εξαιτίας του υψηλού επιπέδου τοξικότητας του αλουμινίου ιδιαίτερα στο κεντρικό νευρικό σύστημα και στα οστά αυτό ως δεσμευτικό του φωσφόρου δεν χρησιμοποιείται πλέον, παρά καταχρηστικά μετά από αποτυχία άλλων θεραπειών και για πολύ μικρό χρονικό διάστημα.
Από τη 10ετία του ΄80 και πιο έντονα στη 10ετία του ΄90, το ανθρακικό και το οξικό ασβέστιο αντικατέστησαν τις ενώσεις που περιέχουν αργίλιο(12). Η ευρεία διάδοση τους βασίστηκε στην αποτελεσματικότητα, στην ανεκτικότητα και στο χαμηλό τους κόστος. Στην κλινική πράξη, απαιτείται υψηλή δόση ανθρακικού ασβεστίου για τη μείωση του φωσφόρου (μέσος όρος των 6 gr/24ωρο) σε αποδεκτά επίπεδα εξαιτίας της μειωμένης φωσφοροδεσμευτικής ικανότητας του σε σχέση με το αλουμίνιο (απαιτείται επομένως μεγάλος αριθμός δισκίων)(13). Παράλληλα, το ανθρακικό ασβέστιο περιέχει ένα υψηλό ποσοστό των στοιχειακού ασβεστίου (40%). Όλα τα παραπάνω οδηγούν σε υπερασβεστιαιμία, επασβέστωση των αγγείων με αποτέλεσμα την αύξηση του κινδύνου νοσηρότητας και θνησιμότητας των ασθενών αυτών(14). Επιπλέον, η ανάγκη για συμπληρώματα βιταμίνης D3 για την αντιμετώπιση του υπερπαραθυρεοειδισμού, μαζί με τη θεραπεία με βάση το ασβέστιο, μπορεί να υπερ-καταστείλει την έκκριση PTH, να αυξήσει την απορρόφηση του ασβεστίου, με αποτέλεσμα την εμφάνιση αδυναμικής νόσου και υπερασβεστιαιμίας(15). Ιδιαίτερη σημασία πρέπει επίσης να δίνεται στη χρονική στιγμή της χορήγησης. Σημαντικά περισσότερο στοιχειακό ασβέστιο απορροφάται όταν ανθρακικό ασβέστιο δίνεται με άδειο στομάχι ή 2 ώρες μετά τα γεύματα, σε σύγκριση με τη χορήγηση πριν ή αμέσως μετά τα γεύματα(15).
To οξικό ασβέστιο (περιέχει περίπου 25% στοιχειακού ασβεστίου) επιτυγχάνει παρόμοια αποτελέσματα με το ανθρακικό ασβέστιο με σαφώς χαμηλότερη δόση (σχεδόν 50%), με αποτέλεσμα η επίπτωση της υπερασβεστιαιμίας να είναι μικρότερη σε σύγκριση με το ανθρακικό ασβέστιο(15,16). Στην πραγματικότητα, έχει αποδειχτεί ότι έχει καλύτερη ικανότητα δέσμευσης από το ανθρακικό ασβέστιο (δεσμεύει την 2πλάσια ποσότητα φωσφόρου ανά μονάδα ασβεστίου). Αυτό αποδίδεται στην καλύτερη διαλυτότητα του στο νερό (10.000 φορές περισσότερο από το ανθρακικό ασβέστιο) και στην επαρκή διαλυτότητα του τόσο σε όξινα όσο και στα αλκαλικά διαλύματα. Η συνακόλουθη μικρότερη απορρόφηση ασβεστίου οδηγεί σε λιγότερα υπερασβεστιαιμικά επεισόδια, τα οποία είναι το σημείο εκκίνησης για επικίνδυνες μακροπρόθεσμες επιπλοκές, όπως οι αγγειακές επασβεστώσεις(15,16).
Η υπερασβεστιαιμία, ωστόσο, έχει συνδεθεί, τόσο με το ανθρακικό, όσο και με το οξικό ασβέστιο. Άλλοτε μικρές και άλλοτε μεγαλύτερες ανησυχίες έχουν διατυπωθεί όσον αφορά στο αυξημένο φορτίο του ασβεστίου και του πιθανού ρόλου του στην εξέλιξη των στεφανιαίων επασβεστώσεων, με επακόλουθο την αυξημένη καρδιαγγειακή θνησιμότητα μεταξύ των ασθενών με ΧΝΑ-ΤΣ. Αν και τα βιβλιογραφικά δεδομένα δεν ρίχνουν πλήρως φως σ’ όλες τις πτυχές της παραπάνω θεωρίας σωστά αναζητήθηκαν εναλλακτικές λύσεις με δεσμευτικά του φωσφόρου χωρίς ασβέστιο και σοφά έχουν διερευνηθεί σε μεγάλο μέγεθος(15). Όλα τα παραπάνω προβλήματα που σχετίζονται τόσο με το αλουμίνιο όσο και με το ασβέστιο ως βάση για τη δημιουγία δεσμευτικών του φωσφόρου οδήγησαν στη σημαντική κλινική ανάγκη για την ανάπτυξη και τη διάθεση πιο αποτελεσματικών και καλύτερα ανεκτών ενώσεων για τη διαχείριση της υπερφωσφαταιμίας χωρίς τους περιορισμούς των προηγούμενων θεραπειών.
Άλατα του μαγνησίου (υδροξείδιο του μαγνησίου, ανθρακικό μαγνήσιο ή και συνδυασμός με ασβέστιο: calcium acetate/magnesium carbonate) έχουν μελετηθεί ως προσθήκες ή εναλλακτικές λύσεις στην αντιμετώπιση της υπερφωσφαταιμίας. Oι παράγοντες αυτοί αρχικά δεν είχαν αποδειχτεί ιδιαίτερα αποτελεσματικοί, ενώ προσαρμογές στη σύνθεση του διαλύματος αιμοκάθαρσης κρίθηκαν απαραίτητες. Με δεδομένη τη χαμηλότερη αποτελεσματικότητά τους απαιτούνται πολύ μεγαλύτερες δόσεις με δυσμενείς συνέπειες όπως διάρροια, υπερκαλιαιμία και υπερμαγνησιαιμία(15,17). Τα τελευταία χρόνια, ιδιαίτερα το CaMg έχοντας καλή ανεκτικότητα με περιορισμένες παρενέργειες έχει χρησιμοποιηθεί ως εναλλακτική λύση φωσφοροδεσμευτικού.
Στην πραγματικότητα η πρώτη από τις ενώσεις που άνοιξε μία άλλη προοπτική στην αντιμετώπιση της υπερφωσφαταιμίας ήταν η σεβελαμέρη (sevelamer) υδροχλωρική, ένα κατιονικό πολυμερές που δεν περιέχει ασβέστιο, αργίλιο ή άλλα μέταλλα και δεν απορροφάται από το έντερο(18,19). Πρόκειται για μία ρητίνη ανταλλαγής που δεσμεύει φωσφόρο και απελευθερώνει χλώριο. Η υδροχλωρική σεβελαμέρη έχει μελετηθεί εκτενώς τόσο στη φάση της προ-κλινικής, όσο και της κλινικής εφαρμογής και έχει παρατηρηθεί ότι το μόριό της μπορεί να μειώσει αποτελεσματικά τα επίπεδα του φωσφόρου σε ασθενείς με ΧΝΑ-ΤΣ υπό αιμοκάθαρση(20,21,22). Επιπλέον, σε σύγκριση με την παραδοσιακή θεραπεία με ασβέστιο ή με αλουμίνιο, η θεραπεία με σεβελαμέρη δεν συνοδεύεται από υπερασβεστιαιμία ή «δηλητηρίαση» από αλουμίνιο(22,23). Η μειωμένη συχνότητα εμφάνισης υπερασβεστιαιμίας σε ασθενείς που έλαβαν θεραπεία με σεβελαμέρη επιτρέπει τη θεραπεία με υψηλότερες δόσεις παραγώγων της βιταμίνης D3 για τον καλύτερο έλεγχο του δευτεροπαθούς υπερπαραθυρεοειδισμού. Ως πρόσθετο όφελος έχει αποδειχτεί ότι η χρήση της σεβελαμέρης μειώνει σημαντικά τα επίπεδα των λιποπρωτεϊνών χαμηλής πυκνότητας(22), αυξάνει τις υψηλής πυκνότητας λιποπρωτεΐνες κατά περίπου 20% και μειώνει τα επίπεδα της PTH(24), ενώ σε πειραματικό ζωικό μοντέλο, έχει παρατηρηθεί ότι η σεβελαμέρη προκαλεί μείωση του βάρους του παραθυρεοειδούς αδένα με αντίστοιχη μείωση στον ορό των επιπέδων PTH. Πιθανά παθογενετικός μηχανισμός είναι η παλινδρόμηση της υπετροφίας των κυττάρων του αδένα(25). Τέλος, μία ακόμα ευεργετική επίδραση της σεβελαμέρης είναι η εξασθένηση των αγγειακών και ειδικά των στεφανιαίων επασβεστώσεων με την χρήση της(24). Το γεγονός έχει επιβεβαιωθεί με Εlectron Beam Computed Tomography(26). Ωστόσο, πρέπει να σημειωθεί ότι δεν έχει απόλυτα εξακριβωθεί αν η ευεργετική αυτή επίδραση της σεβελαμέρης αντικατατοπτρίζει το ρόλο της ως δεσμευτικό του φωσφόρου ή αποτελεί την κύρια συνέπεια ελάττωσης του επιπέδου των λιπιδίων. Σε κάθε περίπτωση, η σεβελαμέρη αντιπροσωπεύει ένα σημαντικότατο βήμα προόδου στη διαχείριση και αντιμετώπιση της υπερφωσφαταιμίας. Οι υψηλές δόσεις της (3,2-8 gr/24ωρο) είναι αναγκαίες συχνά για να επιτευχθεί ο στόχος.
Με την εμφάνιση του νέου αυτού φωσφωροδεσμευτικού άνοιξε και ο δρόμος της σύγκρισης σε πολλά επίπεδα. Μία προοπτική, διπλή-τυφλή, τυχαιοποιημένη, ελεγχόμενη μελέτη προσπάθησε να εξακριβώσει αν το οξικό ασβέστιο ή η υδροχλωρική σεβελαμέρη επιτυγχάνει καλύτερα τους θεραπευτικούς στόχους των επιπέδων φωσφόρου και του γινομένου CaxPO4(27). Κατά τη διάρκεια της (8 εβδομάδες), οι ασθενείς τυχαιοποιήθηκαν είτε σε οξικό ασβέστιο είτε σε σεβελαμέρη. Μετά από 3 εβδομάδες θεραπείας, οι ασθενείς που λάμβαναν οξικό ασβέστιο επέτυχαν το στόχο των NKF-K/DOQI με επίπεδα φωσφόρου≤5,5 mg/dl, έχοντας όμως επίπεδα ασβεστίου σημαντικά υψηλότερα. Ωστόσο, ο στόχος αυτός δεν επιτεύχθηκε ποτέ στην ομάδα της σεβελαμέρης. Αυτή η μελέτη ήταν η πρώτη που έδειξε ότι το οξικό ασβέστιο είναι πιο αποτελεσματικό στη μείωση του φωσφόρου και του γινομένου CaxPO4 σε σύγκριση με την σεβελαμέρη.
Αυτά τα αποτελέσματα έρχονται σε σύγκρουση με μία προηγούμενη, ανοιχτή κλινική μελέτη η οποία συνέκρινε την υδροχλωρική σεβελαμέρη με τα άλατα ασβεστίου (ανθρακικό και οξικό)(24). Στη μελέτη αυτή δεν υπήρχε διαφορά στην αποτελεσματικότητα μεταξύ των δύο παρασκευασμάτων, παρατηρήθηκε όμως σημαντικά μικρότερος αριθμός αγγειακών και στεφανιαίων επασβεστώσεων στη ομάδα της σεβελαμέρης. Ο ακριβής μηχανισμός, όπως αναφέρθηκε παραπάνω δεν απόλυτα εξακριβωμένος.
Στον ιδιότυπο αυτό ανταγωνισμό αποτελεσματικότητας των δεσμευτικών του φωσφόρου έχουν χρησιμοποιηθεί διάφοροι νέοι δείκτες, όπως τα επίπεδα του Fibroblast Growth Factor
23 (FGF-23). Αυτός ο αναστολέας της σωληναριακής επαναρρόφησης φωσφόρου σε ασθενείς με ΧΝΑ-ΤΣ σχετίζεται με την εναπόθεση ασβεστίου στα στεφανιαία αγγεία (coronary artery calcium [CAC] score), όπως φαίνεται σε υψηλής ευκρίνειας αξονική τομογραφία(28). Σε μία μελέτη 46 ασθενών υπό αιμοκάθαρση, εκείνοι που λάμβαναν σεβελαμέρη με άλατα ανθρακικού ασβεστίου είχαν στατιστικά σημαντική μείωση στον ορό FGF-23 επιπέδων μετά από 4 εβδομάδες θεραπείας, ενώ δεν παρατηρήθηκε καμία αλλαγή στους ασθενείς που λάμβαναν μόνο ανθρακικό ασβέστιο(29). Μέσα από μία σειρά από μελέτες φαίνεται ότι η χρήση των δεσμευτικών του φωσφόρου που περιέχουν ασβέστιο έχει μάλλον δυσμενή επίδραση στις αγγειακές επασβεστώσεις σε σύγκριση με την υδροχλωρική σεβελαμέρη(30,24,31,32). Τα αντιφατικά αποτελέσματα σε κάποιες περιπτώσεις προέρχονται από διαφορές στο σχεδιασμό, στον πληθυσμό, στο χρησιμοποιούμενο στην αιμοκάθαρση διάλυμα ασβεστίου και στα επίπεδα της PTH σε κάθε περίπτωση.
Ρόλο στη σύγκριση έχει σίγουρα και η επίδραση της υδροχλωρικής σεβελαμέρης στο οστούν, το πως δηλαδή επηρεάζει την αναγεννητική του ικανότητα, την ασβεστοποίηση και τον όγκο του. Αν οι παραπάνω επιδράσεις μεταφράζονται σε αύξηση της οστικής δύναμης ή περαιτέρω ανάπτυξη στα παιδιά είναι κάτι που μένει να διευκρυνιστεί(28). Σε ενήλικες ασθενείς με ΧΝΑ-ΤΣ, τόσο η αδυναμική οστική νόσος (low bone turn over), όσο και η high bone turn over είναι εξαιρετικά συχνές και μπορούν να συνυπάρχουν. Η high bone turn over έχει ενοχοποιηθεί για οστικά κατάγματα, δυσμορφίες και διαταραχές της ανάπτυξης στα παιδιά, ενώ η low bone turn over σχετίζεται με υπερασβεστιαιμία, αγγειακές επασβεστώσεις και επιδείνωση της ανάπτυξης στα παιδιά. Υπάρχουν βιβλιογραφικά δεδομένα που υποστηρίζουν ότι η θεραπεία με υδροχλωρική σεβελαμέρη έναντι των αλάτων του ασβεστίου μπορεί να αλλάξει την ιστομορφολογία του οστού προς την κατεύθυνση της βελτίωσης της κλινικής εικόνας της οστικής νόσου(28).
Εκτός από τη συζήτηση για την αποτελεσματικότητα σ’ όλες τις εκφάνσεις της, ανησυχίες κατά καιρούς έχει προκαλέσει η μη καλή ανεκτικότητα της υδροχλωρικής σεβελαμέρης σε 9-34% του αιμοκαθαιρόμενου πληθυσμού(33) και η επιδείνωση της μεταβολικής οξέωσης (η οποία έχει αναφερθεί ότι συμπεριφέρεται ως ουραιμική τοξίνη), οδηγώντας σε επίπεδα διττανθρακικών 17-19 mEq/L, πολύ κάτω από τα επίπεδα 22 mEq/L που προτείνονται από τα Κ/DOQI(34). Την ανάγκη αντιμετώπισης των παραπάνω προβλημάτων ήρθε να αντιμετωπίσει το sevelamer (σεβελαμέρη) carbonate (ανθρακικό). Πρόκειται για μία ρητίνη ανταλλαγής ανιόντων με την ίδια πολυμερική δομή με την υδροχλωρική σεβελαμέρη όπου το ανθρακικό σκέλος είναι μία εναλλακτική λύση στο χλωριούχο. Το ενεργό μόριο υπεύθυνο για τη δέσμευση των φωσφορικών παραμένει το ίδιο. Αναζητώντας κλινικά δεδομένα η ανθρακική σεβελαμέρη φαίνεται να είναι το ίδιο αποτελεσματική με την υδροχλωρική τόσο στην αντιμετώπιση της υπερφωσφαταιμίας όσο και της υπερλιπιδαιμίας(31,35). Αν και η χρήση αυξημένων δόσεων και εδώ προκαλεί προβληματισμό, το καλύτερο αποτέλεσμα στην αντιμετώπιση της μεταβολικής οξέωσης με την ίδια αποτελεσματικότητα στην αντιμετώπιση της υπερφωσφαταιμίας όπως η υδροχλωρική σεβελαμέρη δεν μπορούν παρά να χαρακτηρισθούν αξιοσημείωτα.
Το τελευταίο διάστημα μία άλλη ουσία, το λάνθάνιο (lanthanum carbonate) έχει προκαλέσει το ενδιαφέρον ως δεσμευτικό του φωσφόρου(36). Ανήκει σε μία ομάδα γνωστή ως «λανθανίδες» και έχει χαμηλή διαλυτότητα. Το λανθάνιο είναι μία ένωση ελεύθερη ασβεστίου και αλουμινίου, που έχει αποδειχτεί ότι διαθέτει φωσφοδεσμευτική δραστηριότητα παρόμοια με του αλουμινίου, με το πλεονέκτημα της ελάχιστης απορρόφησης(36,37). Η δραστηριότητά του αυτή υλοποιείται σε ένα περιβάλλον με pH από 3 έως 5. Η απορρόφησή του θεωρείται ότι είναι εξαιρετικά χαμηλή, με συνέπεια την χαμηλή συγκέντρωση του στους ιστούς(37). Ένα υψηλό ποσό του λανθανίου που προσλαμβάνεται αποβάλλεται στα κόπρανα (κύρια οδός αποβολής είναι η χολική) ως εκ τούτου, δεν αναμένεται να έχει υψηλές συγκεντρώσεις σε ιστούς των ασθενών με μειωμένη νεφρική λειτουργία(37,38). Οι ασθενείς με ΧΝΑ-ΤΣ που έλαβαν θεραπεία με ανθρακικό λανθάνιο (2,5-3,8 gr/24ωρο για 2 χρόνια) πέτυχαν ουσιαστική μείωση του φωσφόρου(39,40,41). Μακροπρόθεσμες κλινικές μελέτες έχουν δείξει αυξημένες συγκεντρώσεις στον ορό λανθανίου σε ασθενείς που έλαβαν θεραπεία(42). Υπό το φως των εμπειριών του παρελθόντος με χρόνια κατάποση αλουμινίου και την επακόλουθη τοξικότητα, η μακροπρόθεσμη ασφάλεια με ανθρακικό λανθάνιο παραμένει μία μεγάλη ανησυχία. Σε ζωικά μοντέλα της χρόνιας νεφρικής νόσου, η από του στόματος χορήγηση του λανθανίου έχει οδηγήσει στην αύξηση της περιεκτικότητάς του στο ήπαρ, τους πνεύμονες και τους νεφρούς(42,43), καθώς και μείωση της οστικής αναγέννησης με την εμφάνιση οστεομαλακίας(44). Ωστόσο, αυτό ενδέχεται να σχετίζεται με μείωση του φωσφόρου και όχι με προκαλούμενη τοξικότητα από το λανθάνιο(15).
Η χρήση του λανθανίου φαίνεται να επιτυγχάνει σημαντική μείωση του γινομένου ασβεστίου/φωσφόρου και των επιπέδων PTH με δόση 1500-3000 mg/24ωρο(39). Η υπερασβεστιαιμία δεν σχετίστηκε με τη θεραπεία, ενώ και οι ανεπιθύμητες ενέργειες ήταν παρόμοιες μ’ αυτές που καταγράφονται στην ομάδα του εικονικού φαρμάκου. Επιπλέον, η εξέλιξη προς το φυσιολογικό των οστικών ιστομορφομετρικών παραμέτρων τεκμηριώθηκε σε μελέτες 12 μηνών με επαναλαμβανόμενες βιοψίες οστού(45,46). Οι μελέτες αυτές έδειξαν βελτίωση στις οστικές ιστομορφομετρικές παραμέτρους, καμία εξέλιξη σε αδυναμική νόσο, ενώ δεν προέκυψαν στοιχεία επηρεασμού της οστικής παθολογίας σχετιζόμενα με το αλουμίνιο. Επιπλέον, έχει αναφερθεί ότι σε 11 ασθενείς που έλαβαν θεραπεία με ανθρακικό λανθάνιο για περισσότερο από 4 χρόνια δεν προέκυψαν ενοχοποιητικά στοιχεία για τοξικές επιδράσεις στα οστά τύπου αλουμινίου(47). Τέλος, η βελτίωση της υγείας των οστών και η πρόληψη των μεταστατικών επασβεστώσεων σε ασθενείς με ΧΝΑ-ΤΣ είναι ένα άλλο πλεονέκτημα που επιτυγχάνεται με τη χρήση της ουσίας αυτής εξαιτίας της μειωμένης επίπτωσης της υπερασβεστιαιμίας.
Το λανθάνιο, ως εκ τούτου, είναι ένα αποτελεσματικό, καλά ανεκτό, τουλάχιστον εξίσου αποτελεσματικό με το ανθρακικό ασβέστιο, δεσμευτικό του φωσφόρου(48). Ωστόσο, παρά τα πολύ ενθαρρυντικά αποτελέσματα, απαιτούνται περαιτέρω μελέτες σε μεγαλύτερο αριθμό ασθενών για να τεκμηριώσουν οριστικά την μακροχρόνια ασφάλειά του σε σχέση με την εναπόθεση του στους ιστούς, καθώς και την αποτελεσματικότητά του σε σχέση με τις αγγειακές επασβεστώσεις, τον οστικό μεταβολισμό και την αντιμετώπιση της υπερφωσφαταιμίας.
Ο σταθεροποιημένος πολυπυρηνικός τρισθενής σίδηρος (Ηydroxide) είναι μία νέα ένωση, η οποία έχει δείξει in vitro αξιοσημείωτη φωσφοροδεσμευτική ικανότητα. Είναι αδιάλυτο πολυπυρηνικό υδροξείδιο του σιδήρου το οποίο δρα διαμέσου της δημιουργίας ενός συμπλόκου σιδήρου-φωσφόρου. Αν και η μελέτη αυτής της ένωσης είναι ακόμα στο προκλινικό στάδιο(38,49), έχει επιδείξει φωσφοροδεσμευτική αποτελεσματικότητα συγκρίσιμη μ’ άλλες ουσίες ελεύθερες ασβεστίου και αλουμινίου. Ωστόσο, η μακροπρόθεσμη ασφάλεια όσον αφορά την απελευθέρωση του σιδήρου και η πιθανή αλληλεπίδραση με απορρόφηση των μικροθρεπτικών συστατικών απαιτεί περαιτέρω διερεύνηση.
3.3. Αναδυόμενες θεραπείες
Αν και δεν έχουν ένδειξη για τη θεραπεία της υπερφωσφαταιμίας, τα καλσιμιμιτικά (calcimimetics) αποτελούν μία νέα κατηγορία φαρμάκων για τη θεραπεία του δευτεροπαθούς υπερπαραθυρεοειδισμού και φαίνεται να έχουν σημαντικό αντίκτυπο στην επιλογή των φωσφοροδεσμευτικών(50). Το cinacalcet είναι το πρώτο στην κατηγορία του που τροποποιεί τη δράση του υποδοχέα του ασβεστίου (calcium sensing receptor-CSR), αυξάνοντας την ευαισθησία του προς το εξωκυττάριο ασβέστιο(51). O CSR είναι ο κύριος ρυθμιστής της έκκρισης PTH και η ενεργοποίηση του διαμέσου των επιπέδων του ασβεστίου οδηγεί σε μία αλληλουχία ενδοκυτταρικών συμβάντων που προκαλούν μειωμένη έκκριση PTH. Σε τρεις μεγάλες, προοπτικές, τυχαιοποιημένες, διπλές-τυφλές, μελέτες το cinacalcet μείωσε σημαντικά τα επίπεδα της PTH συγκριτικά με το εικονικό φάρμακο(52,53,54). Παράλληλα μείωσε σημαντικά τα επίπεδα φωσφόρου, ασβεστίου και του γινομένου CaxPO4 και στις 3 μελέτες για μία περίοδο 26 εβδομάδων. Ο ακριβής μηχανισμός δράσης δεν είναι πλήρως κατανοητός, αλλά μπορεί να σχετίζεται με την εξασθενημένη απελευθέρωση PTH και την επακόλουθη μετατροπή σε ανόργανες ουσίες των οστών, παρόμοια μ’ αυτήν που παρατηρείται κατά την περίοδο μετά τη χειρουργική παραθυρεοειδεκτομή (hungry bone syndrome). Η επακόλουθη υπασβεστιαιμία (ασβέστιο ορού<7,5 mg/dl) με συχνότητα 5-8% αντιμετωπίζεται με αυξημένη πρόσληψη ασβεστίου, είτε διαμέσου του διαλύματος αιμοκάθαρσης, είτε με συμπληρώματα από το στόμα(15).
4. Αυξημένη απομάκρυνση φωσφόρου διαμέσου αιμοκάθαρσης
Για την καλύτερη κατανόηση του μηχανισμού κάθαρσης του φωσφόρου είναι καλό να γίνει αναλυτικότερη αναφορά την κινητική του κατά τη διάρκεια της συνεδρίας αιμοκάθαρσης. Είναι γνωστό ότι ο φωσφόρος είναι κατεξοχήν ενδοκύτταριο ιόν. Η κατανομή του στα διάφορα διαμερίσματα του σώματος φαίνεται στον ακόλουθο πίνακα 3:

Πίνακας 3: Κατανομή του φωσφόρου στα διαμερίσματα του σώματος (*δεδομένα από το Οxford Textbook of Clinical Nephrology)
Είναι φανερό ότι μόνο 3,5 mmol φωσφόρου στο πλάσμα είναι «διαθέσιμα» για απομάκρυνση στην αιμοκάθαρση. Αν γίνει σύγκριση της συγκέντρωση του φωσφόρου στο πλάσμα με την ποσότητα του φωσφόρου που απομακρύνεται σε κάθε συνεδρία αιμοκάθαρσης (20-40 mmol), φαίνεται ότι άλλες αποθήκες φωσφόρου, πλην του πλάσματος, συνδράμουν στην τελική ποσότητα φωσφόρου που απομάκρυνεται σε κάθε συνεδρία. Μία τέτοια φαίνεται να είναι το διαμέρισμα του διάμεσου υγρού (10 mmol). Η ποσόστωση κι εδώ είναι μικρή, οπότε εξάγεται το συμπέρασμα ότι η μεγαλύτερη συνεισφορά προέρχεται από τον ενδοκυττάριο χώρο.
Πριν από κάθε συνεδρία αιμοκάθαρσης ο φωσφόρος κατανέμεται ανισότιμα μεταξύ ενδοκυττάριου και εξωκυττάριου χώρου. Η συγκέντρωση στον ενδοκυττάριο χώρο είναι 50 φορές μεγαλύτερη από τον εξωκυττάριο(55). H κινητική του φωσφόρου δεν ακολουθεί την κινητική της ουρίας, η οποία βαθμιαία ελαττώνεται καθ’ όλη τη διάρκεια της κάθαρσης. Όταν αρχίζει η συνεδρία η συγκέντρωση του φωσφόρου στο πλάσμα ελαττώνεται δραστικά τα πρώτα 60-90 min. Μετά την αρχική αυτή φάση, τα χαμηλότερα επίπεδα φωσφόρου (περίπου το 40% των επιπέδων προ-συνεδρίας), οδηγούν σε ελάττωση την κλίση διάχυσης εκατέρωθεν της μεμβράνης, άρα και το βαθμό κάθαρσης για το υπόλοιπο της συνεδρίας. Το κρίσιμο σημείο σ’ αυτό το στάδιο είναι η μεταφορά φωσφόρου από τον ενδοκυττάριο στον εξωκυττάριο χώρο για να μπορεί στη συνέχεια να γίνει κάθαρση διαμέσου της μεμβράνης. Όταν τελειώσει η συνεδρία η μεταφορά αυτή συνεχίζεται, δημιουργώντας νέα δεδομένα στο ισοζύγιο, φαινόμενο γνωστό ως αναπήδηση (rebound). O χρόνος για την ολοκλήρωση του φαινομένου είναι από 30 min μέχρι μερικές ώρες(56). Συνεπώς η κινητική του φωσφόρου κατά τη διάρκεια της αιμοκάθαρσης ακολουθεί το μοντέλο των δύο διαμερισμάτων, του ενδοκυττάριου και του εξωκυττάριου διαμερίσματος.
Με βάση τα παραπάνω δεδομένα η απομάκρυνση περαιτέρω του φωσφόρου με την αιμοκάθαρση μπορεί να γίνει, θεωρητικά, με τρεις τρόπους: α) αυξάνοντας τη ροή αίματος ή χρησιμοποιώντας μεμβράνες με μεγαλύτερη διαπερατότητα σε φωσφόρο, β) αυξάνοντας την περαιτέρω μεταφορά φωσφόρου από τον ενδοκυττάριο στον εξωκυττάριο χώρο, διαμέσου της διόρθωσης της οξέωσης και γ) αυξάνοντας τη διάρκεια ή/και τη συχνότητα των συνεδριών αιμοκάθαρσης.
4.1. Αυξημένη κάθαρση
Διαφορές στη δυνατότητα μιας μεμβράνης για κάθαρση φωσφόρου δεν συνεπάγεται απαραίτητα και αυξημένη απομάκρυνση του. Μελέτη σε 5 high-flux (υψηλής διαβατότητας) μεμβράνες έδειξε ότι η κάθαρση φωσφόρου in vitro (130-166 ml/min) ελαττώνεται in vivo (80,9-104,5 ml/min) και η ολική ποσότητα φωσφόρου που απομακρύνεται σε κάθε συνεδρία αιμοκάθαρσης δεν διέφερε στατιστικά για κάποια μεμβράνη και περιοριζόταν για όλες μεταξύ 29,4-32,9 mmol(57). Το παραπάνω φαινόμενο έχει την εξήγηση του: H δυνατότητα κάθαρσης φωσφόρου διαμέσου της μεμβράνης είναι μεγαλύτερη από νερό και πλάσμα απ’ ότι από ολικό αίμα. Σε αντίθεση με την ουρία ο φωσφόρος δεν διαχέεται ελεύθερα με τον ίδιο βαθμό διαμέσου της κυτταρικής μεμβράνης, με αποτέλεσμα τα ερυθρά αιμοσφαίρια να λειτουργούν ως φραγμός στη διάχυση του φωσφόρου, αυξάνοντας την αντίσταση από την πλευρά της μεμβράνης με το αιματικό διαμέρισμα. Το φαινόμενο επιτείνεται κατά τη διάρκεια της συνεδρίας, καθώς με την υπερδιήθηση αυξάνεται ο αιματοκρίτης(5). Έχει επίσης μελετηθεί ο βαθμός ελάττωσης της συγκέντρωσης φωσφόρου κατά τη διάρκεια συνεδρίας στα μέσα της εβδομάδας, η στιγμιαία ελάττωση μετά από μία ώρα κάθαρσης, καθώς και η εβδομαδιαία κάθαρση του φωσφόρου με διαφορετικές low-flux (χαμηλής διαβατότητας) μεμβράνες(58). Το συμπέρασμα ήταν ότι η κάθαρση του φωσφόρου δε μπορεί να αποτελέσει κριτήριο για την ταξινόμηση των μεμβρανών.
Μεμονωμένα, η αύξηση της ροής αίματος κατά την συνεδρία (>300 ml/min) έχει περιορισμένες ευεργετικές ικανότητες στην κάθαρση του φωσφόρου σε αντίθεση με την αύξηση της ροής του διαλύματος που προσφέρει μικρή αλλά σημαντική (10%) αύξηση της κάθαρσης(15).
4.2. Καθυστερημένη διόρθωση της οξέωσης
Έχει προταθεί ότι η αργή διόρθωση της μεταβολικής οξέωσης κατά τη διάρκεια της συνεδρίας αιμοκάθαρσης μπορεί να οδηγήσει σε αυξημένη απομάκρυνση φωσφόρου. Το φαινόμενο έχει αποδοθεί στην αυξημένη μεταφορά φωσφόρου από τον ενδοκυττάριο στον εξωκυττάριο χώρο. Ωστόσο δεν είναι απόλυτα ξεκαθαρισμένο ότι τα παραπάνω αφορούν όλους τους ασθενείς(59). Παρόλα αυτά έχει δειχθεί ότι μία σωστή διόρθωση του μεταβολικού προφίλ των ασθενών περιορίζει τις «παρενέργειες του υπερπαραθυρεοειδισμού» και οδηγεί σε βελτίωση της γενικότερης κλινικής τους εικόνας(55).
4.3. Διάρκεια και συχνότητα συνεδριών αιμοκάθαρσης
Σε ιδανικές συνθήκες, επαρκής αιμοκάθαρση, σε οποιαδήποτε μορφή θα απομάκρυνε επαρκείς ποσότητες όλων των ουραιμικών τοξινών, συμπεριλαμβανόμενου του φωσφόρου. Ακόμα όμως και η συμβατική διαλείπουσα αιμοδιαδιήθηση βελτιώνει την αφαίρεση φωσφόρου συγκρατημένα (1030 και 1700 mg/συνεδρία). H διάρκεια της συνεδρίας αιμοκάθαρσης έχει αποδειχτεί ότι είναι βασικός παράγοντας στην προσφερόμενη στον ασθενή «δόση» κάθαρσης, ενώ ταυτόχρονα μία παράταση του χρόνου της αυξάνει τον βαθμό απομάκρυνσης ουραιμικών τοξινών. Έχοντας περιγράψει την κινητική του φωσφόρου κατά τη διάρκεια της συνεδρίας (όπου η κυρίως απομάκρυνση λαμβάνει χώρα τα πρώτα 60- 90 λεπτά) γίνεται κατανοητό ότι μία παράταση του χρόνου δεν συμβάλλει στην περαιτέρω απομάκρυνση του. Από την άλλη, η αύξηση της συχνότητας αιμοκάθαρσης περισσότερο από 3 φορές εβδομαδιαίως, ως λύση που ομοιάζει περισσότερο με την φυσιολογική νεφρική λειτουργία έχει προταθεί εδώ και 3 10ετίες(60). Aιμοκάθαρση 6 ακόμα και 7 φορές την εβδομάδα σε ασθενείς με ΧΝΑ-ΤΣ έχει μελετηθεί από διάφορες επιστημονικές ομάδες και έχει δείξει καλύτερο έλεγχο του φωσφόρου με μικρότερες δόσεις φωσφοροδεσμευτικών φαρμάκων(61,62).
Συγκεκριμένα έχει δοκιμαστεί σύντομη, καθημερινή αιμοκάθαρση με ρυθμούς ροής αίματος (Qb) 450 ml/min, ροής διαλύματος (QD) 800 ml/min, διάρκειας 1,5 έως 2,5 ώρες, και με συχνότητα 6 έως 7 συνεδρίες την εβδομάδα. Εναλλακτικά, αργή νυκτερινή αιμοκάθαρση (NH) συνεπάγεται Qb από 150 έως 300 ml/min, Qd των 300 ml/min, διάρκειας από 6 έως 8 ώρες τη συνεδρία, με συχνότητα 6-7 νύχτες την εβδομάδα. Κατά τη διάρκεια μίας 4ετούς μελέτης, όπου συγκρίθηκαν ασθενείς, είτε υπό συμβατική διαλείπουσα αιμοκάθαρση, είτε υπό καθημερινή μικρής διαρκείας αιμοκάθαρση, είτε υπό νυχτερινή αιμοκάθαρση, η επιλογή που συνδυάστηκε με καλύτερη ρύθμιση των επιπέδων φωσφόρου και ταυτόχρονο περιορισμό της χρήσης φωσφοροδεσμευτικών ήταν η αργή νυχτερινή αιμοκάθαρση(61,63,64,65). Σε μερικές περιπτώσεις χρειάστηκε τροποποίηση της συγκέντρωσης του διαλύματος σε ασβέστιο εξαιτίας υπασβεστιαιμίας, αλλά γενικότερα η νυχτερινή αιμοκάθαρση έχει συνδεθεί με καλύτερη ρύθμιση φωσφόρου, καλύτερη ποιότητα ζωής, επαρκέστερο έλεγχο της αρτηριακής πίεσης και μείωση των απαιτήσεων για φαρμακευτική αγωγή. Δεν λείπουν όμως και τα εμπόδια της εφαρμογής της που σχετίζονται με το κόστος του εξοπλισμού και της συνεχούς χρήσης, τη μεγαλύτερη ανάγκη για υποδομές υλικοτεχνικές και σε προσωπικό καθώς και ζητήματα εξοικείωσης των ασθενών με τη μέθοδο.
5. Εμπόδια στην επιτυχία
Παρά την αυξανόμενη ποικιλομορφία των θεραπευτικών επιλογών, η επίτευξη και η διατήρηση χαμηλών επιπέδων φωσφόρου δεν είναι εύκολη. Λιγότεροι από το 50% των ασθενών με ΧΝΑ-ΤΣ το καταφέρνουν τους πρώτους 6 μήνες ένταξης τους σε αιμοκάθαρση και περίπου το 25% μετά από ένα χρόνο(66). Πολλοί λόγοι μπορεί να ευθύνoνται για την αποτυχία αυτή, όπως η συμμόρφωση του ασθενούς, η αναποτελεσματικότητα της θεραπείας, είτε ως αποτέλεσμα λανθασμένου τρόπου χορήγησης, είτε κακής συνταγογράφησης και τέλος η ύπαρξη αρκετών «ανθεκτικών» στη θεραπεία ασθενών.
Δυστυχώς, η κακή συμμόρφωση των ασθενών με τη δίαιτα και τη λήψη των δεσμευτικών του φωσφόρου είναι συχνό πρόβλημα. Πιστεύεται ότι η «επιθετική» εκπαίδευση των ασθενών με την αρωγή από το νοσηλευτικό προσωπικό, από ειδικούς διαιτολόγους και τους θεράποντες νεφρολόγους μπορεί να έχει ευεργετικά αποτελέσματα(67). Οι αποτελεσματικές διατροφικές συμβουλές απαιτούν μία ομαδική προσπάθεια και πρέπει να είναι εξατομικευμένες. Αν και η πιο κοινή αιτία που δίνεται από τους ασθενείς είναι ότι λησμόνησαν να λάβουν την αγωγή τους, είναι σημαντικό να σημειωθεί ότι η μη συμμόρφωση είναι συχνά πολυπαραγοντική. Μία έρευνα αποκάλυψε ότι το 64% των ασθενών δεν συμμορφώνονται με τακτικά συνταγογραφούμενα φάρμακα, επειδή «ξέχασε». Παράλληλα οι διατροφικές συνήθειες των ασθενών μας είναι μεταβλητές όχι μόνο στον αριθμό των γευμάτων ανά ημέρα, αλλά και στο ποσοστό του φωσφόρου σε κάθε γεύμα και/ή σνακ. Ως εκ τούτου, ένα προσεκτικό διατροφικό ιστορικό είναι απαραίτητο για να «συνταγογραφηθεί» σωστά η φωσφοροδεσμευτική αγωγή. Επιπλέον, η χρονική σχέση με τα γεύματα, είναι ζωτικής σημασίας για το καλύτερο θεραπευτικό αποτέλεσμα.
Ο έλεγχος του φωσφόρου γίνεται πιο δύσκολος με την επιδείνωση της σοβαρότητας του δευτεροπαθούς υπεραπαραθυρεοειδισμού με την πάροδο του χρόνου. Οι λόγοι είναι πολλοί και περιλαμβάνουν αυξημένα επίπεδα κυκλοφορούσας παραθορμόνης (η οποία διεγείρει την περαιτέρω απελευθέρωση του φωσφόρου και του ασβεστίου από τα οστά), μειωμένη παραγωγή των δραστικών μεταβολιτών της βιταμίνης D3, καταστολή των υποδοχέων της βιταμίνης D3, και μειωμένη έκφραση και αυτονόμηση του πολλαπλασιασμού των κυττάρων των παραθυρεοειδών αδένων. Η βιταμίνη D3 και τα ανάλογά της που χρησιμοποιούνται για την καταστολή της παραθορμόνης αυξάνουν την εντερική απορρόφηση του ασβεστίου και του φωσφόρου. Οι προκύπτουσες μεταβολικές διαταραχές, καθώς και η υπερπλασία των παραθυρεοειδών αδένων δεν είναι εύκολο να αναστραφούν, με αποτέλεσμα οι άμεσες και γρήγορες παρεμβάσεις να έχουν κρίσιμη σημασία.
6. Συμπεράσματα-οδηγίες
Ανακεφαλαιώνοντας την αντιμετώπιση της υπερφωσφαταιμίας σε ασθενείς υπό αιμοκάθαρση σύμφωνα με τις KDIGO οδηγίες επισημαίνεται ότι:
- Στόχος είναι η ελάττωση των επιπέδων φωσφόρου κοντά στα φυσιολογικά πλαίσια.
- Η χρήση δεσμευτικών του φωσφόρου κρίνεται απαραίτητη όπου χρειάζεται, δεν υπάρχουν όμως επαρκή κλινικά δεδομένα που να προτείνουν μία συγκεκριμένη κατηγορία φαρμάκου για όλους τους ασθενείς. Τα δεσμευτικά που περιέχουν ασβέστιο αποφεύγονται ή περιορίζονται σε καταστάσεις επίμονης υπερασβεστιαιμίας, αγγειακών επασβεστώσεων και αδυναμικής νόσου.
- Η χρήση σκευασμάτων αλουμινίου πρέπει να αποφεύγεται παντελώς.
- Η δίαιτα του νεφροπαθούς πρέπει να φτωχή σε φώσφορο σε συνδυασμό ή όχι με φαρμακευτική αγωγή σε καταστάσεις υπερφωσφαταιμίας.
- Η νυχτερινή αιμοκάθαρση έχει συνδεθεί με καλύτερη ρύθμιση του φωσφόρου.
7. Μελλοντικές κατευθύνσεις
Σημαντικές πρόοδοι στην κατανόηση των διαταραχών του οστικού μεταβολισμού στην ΧΝΑ-ΤΣ έχουν γίνει τα τελευταία χρόνια. Ωστόσο, εξακολουθεί να υπάρχει ανάγκη για προοπτικές, τυχαιοποιημένες, ελεγχόμενες δοκιμές για την αξιολόγηση των αποτελεσμάτων του ελέγχου των επιπέδων φωσφόρου με τη χρήση συγκεκριμένων κλινικών κριτηρίων, όπως τη συχνότητα εμφάνισης καρδιαγγειακών συμβαμάτων. Αυτές θα πρέπει να λαμβάνουν υπόψη και άλλες διαδικασίες που είναι γνωστό ότι συμβάλλουν στην ενδοθηλιακή βλάβη και κατά συνέπεια στην αθηροσκλήρωση, όπως η δυσλιπιδαιμία, η φλεγμονή και η υπερομοκυστιναιμία. Στη συνέχεια, οικονομικά αποδοτικές αναλύσεις για διάφορες θεραπείες είναι αναγκαίες, δεδομένης της σημαντικής οικονομικής επιβάρυνσης που συνεπάγεται η χρήση μη πλήρως αποδεκτών θεραπειών. Οι προσπάθειες για την αναζήτηση για ένα ελεύθερο αλουμινίου και ελεύθερο ασβεστίου δεσμευτικό του φωσφόρου έχει οδηγήσει στην εισαγωγή των δύο ενώσεων, σεβελαμέρη και ανθρακικό λανθάνιο, τα οποία, μαζί με άλλες ανεπτυγμένες πρόσφατα ενώσεις (τρισθενή σκευάσματα σιδήρου, ακόμα υπό μελέτη), αποτελούν χωρίς αμφιβολία ένα βήμα προόδου στη διαχείριση της υπερφωσφαταιμίας.
8. Βιβλιογραφία
- Block GA, Hulpert-Shearon TE, Levin NW, Port FK. Association of serum phosphorus and calcium phosphate product with mortality risk in chronic hemodialysis patients: a national study. Am J Kidney Dis 1998; 31: 607-617.
- Drueke TB. New pathogenetic aspects of the secondary hyperparathyroidism in chronic renal failure. Kidney Blood Press Res 1999; 22: 189-192.
- Pohlmeier R, Vienken J. Phosphate removal and hemodialysis conditions. Kidney Int 2001; 59(Suppl 78); 190-194.
- Μusci I, Hercz Control of serum phosphate in patients with renal failure: new approaches. Nephrol Dial Transplant 1998; 13: 2457-2460.
- Κulhmann MK. Practical approaches to management of hyperphosphatemia: can we improve the current situation? Blood Purif 2007; 25: 120-124.
- Uribarri J. Phosphorus homeostasis in chronic kidney disease patients with special emphasis on dietary phosphorus intake. Semin Dial 2007; 20: 295-301.
- Kooienga L. Phosphorus balance with daily dialysis. Semin Dial 2007; 20: 342-345.
- Sherman RA, Mehta O. Phosphorus and potassium content of enhanced meat and poultry products: implications for patients who receive dialysis. Clin J Am Soc Nephrol 2009; 4(8): 1370-1373.
- Alfrey AC, Legendre GR, Kaehny WD. Dialysis encephalopathy syndrome: possible aluminum intoxications. N Engl J Med 1976; 294: 184-188.
- Hewitt CD, Savory J, Wills Aspects of aluminum toxicity. Clin Lab Med 1990; 10: 403-422.
- Goodman WG. Bone disease and aluminum: pathogenic considerations. Am J Kidney Dis 1985; 6: 330-
- Ritz E. Managing mineral balance in end-stage renal disease. Nephrol Dial Transplant 2004; 19(Suppl 1): 1-
- Slatopolsky E, Weerts C, Lopez-Hilker S, et al. Calcium carbonate as a phosphate binder in patients with chronic renal failure undergoing dialysis. N Engl J Med 1986; 315: 157-
- Goodman WG, Goldin J, Kuizon BD, et al. Coronary-artery calcification in young adults with end-stage renal disease who are undergoing dialysis. N Engl J Med 2000; 342: 1478-
- Coladonato JA. Control of hyperphosphatemia among patients with ESRD. J Am Soc Nephrol 2005; 16: 107-114.
- Emmett M, Sirmon M, Kirkpatrick W, et al. Calcium acetate control of serum phosphorus in hemodialysis patients. Am J Kidney Dis 1991; 5: 544-
- Guillot AP, Hood VL, Runge CF, Gennari FJ. The use of magnesium-containing phosphate binders in patients with end-stage renal disease on maintenance hemodialysis. Nephron 1982; 30: 114-117.
- Chertow GM, Dillon MA, Amin N, Burke SK. Sevelamer with and without calcium and vitamin D: observations from a long term open-label clinical trial. J Ren Nutr 2000; 10: 125-
- Slatopolsky E, Burke SK, Dillon MA and The Renagel Study Group. Renagel, a nonabsorbed calcium- and aluminum free phosphate binder, lowers serum phosphorus and parathyroid hormone. Kidney Int 1999; 55: 299-
- Goldberg DI, Dillon MA, Slatopolsky E, et al. Effect of Renagel, a non absorbed, calcium and aluminum free phosphate binder, on serum phosphorus, calcium, and intact parathyroid hormone in end stage renal disease patients. Nephrol Dial Transplant 1998; 13: 2303-
- Bleyer AJ, Burke SK, Dillon M, et al. A comparison of the calcium-free phosphate binder sevelamer hydrocloride with calcium acetate in the treatment of hyperphosphatemia in hemodialysis patients. Am J Kidney Dis 1999; 33: 694-
- Chertow GM, Burke SK, Dillon MA, Slatopolsky For the Renagel Study Group. Long-term effects of sevelamer hydrocloride on the calcium × phosphate product and lipid profile of hemodialysis patients. Nephrol Dial Transplant 1999; 14: 2907-2914.
- Emmett M. A comparison of clinically useful phosphorus binders for patients with chronic kidney failure. Kidney Int 2004; 90: 25-
- Chertow GM, Burke SK, Raggi P. Sevelamer attenuates the progression of coronary and aortic calcification in hemodialysis patients. Kidney Int 2002; 62: 245-
- Nagano N, Miyata S, Abe M, et al. Sevelamer hydrochloride reverses parathyroid gland enlargement via regression of cell hypertrophy but not apoptosis in rats with chronic renal insufficiency. Nephrol Dial Transplant 2006; 21: 634-
- Raggi P. Effects of excess calcium load on the cardiovascular system measured with electron beam tomography in end-stage renal disease. Nephrol Dial Transplant 2002; 17: 332-
- Qunibi WY, Hootkins RE, McDowell LL, et al. Treatment of hyperphosphatemia in hemodialysis patients: The calcium acetate renagel evaluation (CARE Study). Kidney Int 2004; 65: 1914-
- Raggi P, Vukicevic S, Moyses RM, Wesseling K, Spiegel Ten years experience with sevelamer and calcium salts as phosphate binders. Clin J Am Soc Nephrol 2010; 5: 31- 40.
- Koiwa F, Kazama JJ, Tokumoto A, et al. Sevelamer hydrochloride and calcium bicarbonate reduce serum fibroblast growth factor 23 levels in dialysis patients. Ther Apher Dial 2005; 9: 336-
- Block GA, Spiegel DM, Ehrlich J, et al: Effects of sevelamer and calcium on coronary artery calcification in patients new to hemodialysis. Kidney Int 2005; 68: 1815-
- Qunibi W, Moustafa M, Muenz LR, et al. A 1-year randomized trial of calcium acetate versus sevelamer on progression of coronary artery calcification in hemodialysis patients with comparable lipid control: The calcium acetate renagel evaluation-2 (CARE-2) study. Am J Kidney Dis 2008; 51: 952-965.
- Barreto DV, Barreto Fde C, de Carvalho AB, et al. Phosphate binder impact on bone remodeling and coronary calcification: Results from the BRiC study. Nephron Clin Pract 2008; 110: 273-
- Almirall Daly J, Valenzuela MP. The safety of phosphate binders. Expert Opin Drug Saf 2006; 5: 675-
- De Santo NG, Frangiosa A, Anastasio P, et al. Sevelamer worsens metabolic acidosis in hemodialysis patients. J Nephrol 2006; 19(9): 108-1
- Delmez J, Block G, Robertson J, et al. A randomized, double-blind, crossover design study of sevelamer hydrochloride and sevelamer carbonate in patients on hemodialysis. Clin Nephrol 2007; 68: 386-391.
- Behets GJ, Verberckmoes SC, D’Haese PC, De Broe ME. Lanthanum carbonate: a new phosphate binder. Curr Opin Nephrol Hypertens 2004; 13: 403-
- Locatelli F, D’Amico M, Pontoriero G. Lanthanum carbonate. Drugs 2003; 6: 688-
- Savica V, Calo LA, Monardo P, Santoro D, Bellinghieri G. Phosphate binders and management of hyperphosphataemia in end-stage renal disease. Nephrol Dial Transplant 2006; 21: 2065-2068.
- Joy MS, Finn WF. Randomized, double-blind, placebo-controlled, dose-titration, Phase III study assessing the efficacy and tolerability of lanthanum carbonate: a new phosphate binder for the treatment of hyperphosphatemia. Am J Kidney Dis 2003; 42: 96–
- Hutchison AJ, Speake M, Al-Baaj F. Reducing high phosphate levels in patients with chronic renal failure undergoing dialysis: a 4-week, dose-finding, open-label study with lanthanum carbonate. Nephrol Dial Transplant 2004; 19: 1902–
- Finn SPD 405–307 Lanthanum Study Group. Lanthanum carbonate versus standard therapy for the treatment of hyperphosphatemia: safety and efficacy in chronic maintenance hemodialysis patients. Clin Nephrol 2006; 65: 202.
- Lacour B, Lucas A, Auchere D, Ruellan N, De Serre Patey NM, Drueke TB. Chronic renal failure is associated with increased tissue deposition of lanthanum after 28-day oral administration. Kidney Int 2005; 67: 1062–
- Slatopolsky E, Liapis H, Finch J. Progressive accumulation of lanthanum in the liver of normal and uremic rats. Kidney Int 2005; 68: 2809–
- Behets GJ, Dams G, Damment S, et al. Does the phosphate binder lanthanum carbonate affect bone in chronic renal failure rats? J Am Soc Nephrol 2004; 15: 2219–
- D’Haese PC, Spasovski GB, Sikole A, et al. A multicenter study on the effects of lanthanum carbonate (Fosrenol) and calcium carbonate on renal bone disease in dialysis patients. Kidney Int 2003; 63(Suppl): 73–
- Freemont T, Malluche HH. Utilization of bone histomorphometry in renal osteodystrophy: demonstration of a new approach using data from a prospective study of lanthanum carbonate. Clin Nephrol 2005; 63: 138–
- Graff L, Burnel D. Reduction of dietary phosphorus absorption by oral phosphorus binders. Res Commun Mol Pathol Pharmacol 1995; 90: 389–
- Hutchison AJ, Maes B, Vanwalleghem J, et al. Long-term efficacy and tolerability of lanthanum carbonate: results from a 3-year study. Nephron Clin Pract 2006; 102: 61-
- Hergesell O, Ritz E. Stabilized polynuclear iron hydroxide is an efficient oral phosphate binder in uraemic patients. Nephrol Dial Transplant 1999; 14: 863-
- Szczech LA. The impact of calcimimetic agents on the use of different classes of phosphate binders: Results of recent clinical trials. Kidney Int 2004; 66 : 46-
- Goodman WG, Hladik GA, Turner SA, et al. The calcimimetic agent AMG 073 lowers plasma parathyroid hormone levels in hemodialysis patients with secondary hyperparathyroidism. J Am Soc Nephrol 2002; 13: 1017-1024.
- Block GA, Marin KJ, DeFrancisco ALM, et al. Cinacalcet for secondary hyperparathyroidism in patients receiving hemodialysis. N Engl J Med 2004; 350: 1516-
- Quarles LD, Sherrard DJ, Adler S, et al. The calcimimetic AMG 073 as a potential treatment for secondary hyperparathyroidism of end-stage renal disease. J Am Soc Nephrol 2003; 14: 575-583.
- Lindberg JS, Moe SM, Goodman WG, et al. The calcimimetic AMG 073 reduces parathyroid hormone and calcium x phosphorus in secondary hyperparathyroidism. Kidney Int 2003; 63: 248-
- Pohlmeier R, Vienken J. Phosphate removal and hemodialysis conditions. Kidney Int 2001; 59(Suppl 78): 190-194.
- Haas T, Hillion D, Dongradi G. Phosphate kinetics in dialysis patients. Nephrol Dial Transplant 1991; 6(Suppl 2): 108-113.
- Chauveau P, Poignet JL, Kuno T, et al. Phosphate removal rate: A comparative study of five high-flux dialyzers. Nephrol Dial Transplant 2001; 6(Suppl 2): 114-115.
- Kerr PG, Lo A, Chin MM, Atkins RC. Dialyzer performance in the clinic: Comparison of six low-flux membranes. Artif Organs 1999; 23: 817-821.
- Harris DCH, Yuill E, Chesner DW. Correcting acidosis in hemodialysis: Effect on phosphate clearance and calcification risk. J Am Soc Nephrol 1995; 6: 1607-1612.
- Bonomini V, Mioli V, Albertazzi A, Scolliari P. Daily dialysis programme: Indications and results. Proc Eur Dial Transplant Assoc 1972; 9: 44-52.
- Musci I, Hercz G, Uldall R, Ouwendyk M, Francouer R, Pierratos A. Control of serum phosphate without any phosphate binders in patients treated with nocturnal hemodialysis. Kidney Int 1998; 53: 1399-1404.
- Traeger J, Sibaj-Galland R, Delawari E, Arrounce W. Daily versus standard hemodialysis: one year experience. Artif Organs 1998; 22: 558-563.
- Lindsay RM, Heidenheim P, Leitch R, et al. The Daily/Nocturnal Dialysis Study Group: Short daily versus long nocturnal hemodialysis. ASAIO 2001; 449-
- Al-Hejaili F, Kortas C, Leitch R, et al. Nocturnal but not short hours quotidian hemodialysis requires an elevated dialysate calcium concentration. J Am Soc Nephrol 2003; 14: 2322-
- Culleton BF, Walsh M, Klarenbach SW, et al. Effect of frequent nocturnal hemodialysis vs convestional hemodialysis on left ventricular mass and quality of life: a randomized controlled trial. JAMA 2007; 298; 1291-1299.
- Kim J, Pisoni RL, Danese MD, Satayathum S, Klassen P, Young EW. Achievement of proposed NKF–K/DOQI bone metabolism and disease guidelines: Results from the dialysis outcomes and practice patterns study (DOPPS). J Am Soc Nephrol 2003; 14: 269A-
- Cupisti A, D’Alessandro C, Baldi R, Barsotti G: Dietary habits and counseling focused on phosphate intake in hemodialysis patients with hyperphosphatemia. J Ren Nutr 2004; 14: 220-
Ερωτήσεις
- Ασθενής 78 ετών με σακχαρώδη διαβήτη είχε ΧΝΑ-ΤΣ και βρίσκονταν σε πρόγραμμα περιοδικής αιμοκάθαρσης για 4 χρόνια. Είχε ιστορικό υπέρτασης και στεφανιαίας νόσου. Κατά τη διάρκεια των συνεδριών αιμοκάθαρσης ήταν κλινικά σταθερός. Τo μόνιμο πρόβλημά του ήταν οι υψηλές τιμές φωσφόρου και PTH. Συχνά παραπονιότανε για μυϊκή αδυναμία και διάχυτα μυοσκελετικά άλγη. Ποιό από τα παρακάνω είναι λάθος;
α. Η σεβελαμέρη είναι δεσμευτικό του φωσφόρου που περιέχει ασβέστιο;
β. Επιδημιολογικές μελέτες δείχνουν ότι η εμμένουσα υπερφωσφαταιμία αυξάνει την θνησιμότητα;
γ. Η μυϊκή αδυναμία και τα διάχυτα άλγη υποδηλώνουν οστική νόσο;
δ. Η απορρόφηση του αλουμινίου από τον γαστρεντερικό σωλήνα επηρεάζεται από τη χρήση δεσμευτικών με ασβέστιο;
ε. Το οξικό ασβέστιο είναι πιο αποτελεσματικό από το ανθρακικό;
- Μία 55χρόνη παχύσαρκη διαβητική ασθενής με ΧΝΑ-ΤΣ υπό αιμοκάθαρση εισήχθη στο νοσοκομείο με έλκη στην πρόσθια κοιλιακή χώρα. Παραπονιότανε για αίσθημα αδυναμίας και κόπωσης, ναυτία και απώλεια βάρους τον τελευταίο τρίμηνο. Τα έλκη στην κοιλιακή χώρα είχαν νεκρωτικά όρια. Οι τιμές ολικού Ca2+ ήταν 10,9 mg/dl, του φωσφόρου 7,2 mg/dl και της PTH 980 pg/ml. Όλα τα παρακάτω ήταν αναμενόμενα μέτρα αντιμετώπισης εκτός από ένα.
α. Επιθετική αντιμετώπιση της υπερφωσφαταιμίας και διακοπή δεσμευτικών του φωσφόρου με ασβέστιο;
β. Έναρξη παρακαλσιτόλης όταν τα επίπεδα φωσφόρου βελτιωθούν; γ. Αύξηση δοσολογίας του οξικού ασβεστίου;
δ. Βιοψία της περιοχής με τα έλκη.
ε. Χρησιμοποίηση διαλύματος αιμοκάθαρσης με χαμηλό ασβέστιο;
- Όλα είναι λάθος εκτός από ένα:
α. Η θεραπευτική αντιμετώπιση της υπερφωσφαταιμίας είναι συνήθως επιτυχής;
β. Το ισοζύγιο του φωσφόρου είναι διαταραγμένο στη μεγάλη πλειοψηφία των ασθενών με ΧΝΑ-ΤΑ;
γ. Η αιμοκάθαρση απομακρύνει επαρκείς ποσότητες φωσφόρου;
δ. Η νυχτερινή αιμοκάθαρση έχει συνδεθεί με χειρότερη ρύθμιση φωσφόρου;
- Αντιστοιχείστε τα παρακάτω:
α. Δίαιτα 1. Περιορισμένο αποτέλεσμα β. Δεσμευτικά του φωσφόρου 2. Παρενέργειες πιθανές
γ. Παρατεταμένη αιμοκάθαρση 3. Οργανωτικά προβλήματα/συμμόρφωση
- Όλα είναι σωστά εκτός από ένα:
α. Η χρήση δεσμευτικών του φωσφόρου κρίνεται απαραίτητη όπου χρειάζεται, δεν υπάρχουν όμως επαρκή κλινικά δεδομένα που να προτείνουν μία συγκεκριμένη κατηγορία φαρμάκου για όλους τους ασθενείς;
β. Οι ασθενείς χρειάζονται ιδιαίτερες διαιτητικές συμβουλές στην προσπάθεια να ελαττώσουν την πρόσληψη φωσφόρου, χωρίς να επηρεαστεί σημαντικά η θρέψη τους;
γ. Πριν από κάθε συνεδρία αιμοκάθαρσης ο φωσφόρος κατανέμεται ισότιμα μεταξύ ενδοκυττάριου και εξωκυττάριου χώρου;
δ. Μία σωστή διόρθωση του μεταβολικού προφίλ των ασθενών περιορίζει τις «παρενέργειες του υπερπαραθυρεοειδισμού» και οδηγεί σε βελτίωση της γενικότερης κλινικής τους εικόνας;
Απαντήσεις
- β
- γ
- β
- α 1, β 2, γ 3
- γ